Warum strukturierte Befundung?
Ein einzelner radiologischer Befund geht an bis zu 16 verschiedene Personen oder Institutionen im Gesundheitssystem. Seit Jahren gibt es daher Bestrebungen, einen einheitlichen Qualitätsstandard für Befunde zu etablieren. Ziel ist eine thematische Strukturierung in einzelne Abschnitte (Stufe 1), deren klar definierte inhaltliche Gestaltung in Form von vorformulierten Textbausteinen (Stufe 2) und die Verwendung kontrollierter Fachtermini (Stufe 3). Hintergrund dieser Bestrebungen ist die Tatsache, dass im Freitext verfasste Befunde nicht immer vollständig und eindeutig sind, beispielsweise weil radiologische Fachbegriffe uneinheitlich verwendet werden. In der Praxis kann das zu erheblichen Kommunikations- und Verständnisschwierigkeiten zwischen zuweisendem Arzt und Radiologen, vermehrten Rücksprachen und gegebenenfalls sogar falschen Therapieentscheidungen führen. Der Grund: Die zuweisenden Ärzte können für sie relevante Informationen aus den individuell frei getexteten Befunden oft nur schwer entnehmen. Dieses Problem soll durch strukturierte Befundung gelöst werden.
Die Bedeutung von Befunden
Radiologische Befunde haben in der modernen Medizin eine Schlüsselfunktion: Sie sind Basis für Therapieentscheidungen in den vielfältigsten medizinischen Disziplinen, wie beispielsweise Onkologie, Chirurgie oder der Notfallmedizin. Sie dienen auch der Dokumentation, sind Teil vieler klinischer Studien un vielfältiger Kommunikationsprozesse. Beispielsweise zwischen zuweisenden Ärzten, Radiologen, Kliniken und Patienten. Eine Formalisierung bzw. Standardisierung von Befundtexten würde diese Prozesse wesentlich vereinfachen.
Herausforderungen
Über die Vorteile der strukturierten Befundung herrscht weitgehend Konsens und es gibt zahlreiche Studien, die den Nutzen belegen: Beispielsweise eine erhöhte Zufriedenheit der zuweisenden Ärzte, eine gesteigerte inhaltliche Vollständigkeit und eine größere Reproduzierbarkeit der Befunde. Dennoch hat sich bisher kein allgemeingültiger Standard in der Routine durchsetzen können. Immer noch werden die jährlich weltweit zwei Milliarden Befunde größtenteils im Freitext verfasst. Die Schwierigkeit liegt dabei insbesondere darin, dass radiologische Befunde viele unterschiedliche Fachbereiche tangieren, die jeweils sehr spezifische Anforderungen an Befunde haben. Die Entwicklung guter Befundtextvorlagen gestaltet sich daher aufwändig.
Hinzu kommt, dass Radiologen seit Jahren daran gewöhnt sind, Befunde frei zu diktieren. Ferner wird teilweise kritisiert, existierende Befundvorlagen seien im Hinblick auf spezifische Indikationen zu ungenau oder zu unflexibel.
Auch die zahlreichen und unterschiedlichen radiologischen EDV-Systeme, wie RIS (Radiologieinformationssysteme) oder PACS (Bildarchivierungs- und Kommunikationssysteme) stellen eine Herausforderung dar. Digitale Befundvorlagen müssen mit diesen Systemen kompatibel sein, damit die darin enthaltenen Bild- oder Patientendaten übertragen werden können für einen optimalen Workflow.
Aktueller Stand
Allgemein etabliert hat sich bisher die in der Röntgenverordnung festgelegte inhaltliche Struktur für Befunde. Die Aufzeichnungsrichtlinie zur RöV legt fest, dass Befundtexte die Beschreibung der Untersuchung, die medizinische Fragestellung und deren Beantwortung enthalten müssen. Zudem fordert die RöV eine Orientierung an der DIN-Norm 6827-5, die 2003 vom DIN-Normenausschuss Radiologie entwickelt wurde. Hierbei handelt es sich allerdings um eine grobe inhaltliche Struktur:
- Angaben zum Patienten
- Angaben im Rahmen der Röntgenverordnung (optional)
- Angaben zur Untersuchung
- Medizinischer Inhalt
- Angaben zum Befundbericht
Weitergehend ist der Ansatz der RSNA (Radiological Society of North America). Im Rahmen der 2009 gegründeten „Radiology Reporting Initiative“ stellt sie Befundvorlagen und vorformulierte Textbausteine zur Verfügung. Diese Befundvorlagen, die auf Stufe 2 innerhalb der strukturierten Befundung anzusiedeln sind, sind bei Radiologen nicht unumstritten. Beispielsweise wegen mangelnder inhaltlicher Flexibilität.
Als Beispiel für einen Ansatz auf Stufe 3 der strukturierten Befundung ist RadLex zu nennen, eine kontrollierte radiologische Terminologie. Die Datenbank standardisiert über 46.000 Fachbegriffe und fördert so deren einheitliche Verwendung sowie die Befundeindeutigkeit. Entwickelt wurde sie unter der Federführung der RSNA (Radiological Society of North America), noch in diesem Jahr soll die deutsche Übersetzung durch die deutsche Röntgengesellschaft veröffentlicht werden.
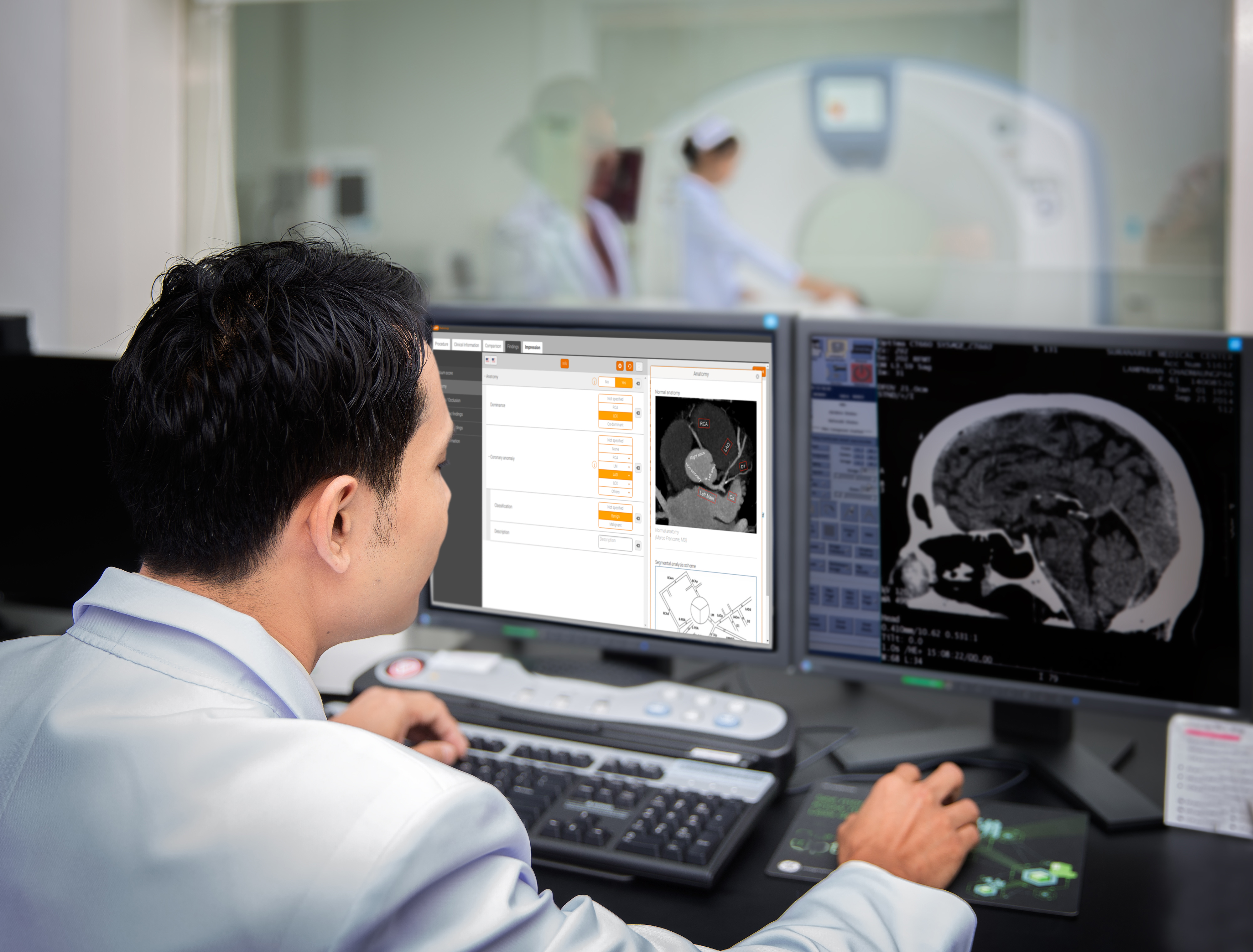
Einen sehr weitreichenden Ansatz in der strukturierten Befundung verfolgen wir bei Smart Reporting mit unserer Smart Radiology Software. Basierend auf einer patentierten Softwaretechnologie generiert die Software standardisierte Befundtextvorschläge, welche auf international anerkannten Befundrichtlinien basieren. Die Befundvorlagen sind durch eine große Zahl von kooperierenden Kliniken, Ärzten und Gesellschaften entstanden. Smart Radiology ist mit vielen RIS-Systemen kompatibel und ermöglicht auch die Integration der Spracherkennung, was einen effizienten Workflow garantiert. Radiologen sind daran gewohnt, Befunde zu diktieren, weshalb wir eine Sprachsteuerung integriert haben. Die Software vereint anerkannte Befundrichtlinien und führt wie ein intelligenter Assistent durch die Befundung. Neben strukturierten Befundtexten liefert die Lösung einen weiteren Mehrwert für Radiologen. Das System stellt zahlreiche für die Befundung relevante Hintergrundinformationen zur Verfügung, was eine wesentliche Arbeitserleichterung darstellt. Die Nutzer haben auch die Möglichkeit, die Befundvorlagen individuell anzupassen. Wegen der Flexibilität und der einfachen Integrierbarkeit in den Arbeitsalltag stößt Smart Radiology auf große Resonanz: Bereits über 1700 Radiologen in Deutschland sind registriert.
Fazit
Aufgrund der zunehmenden radiologischen Untersuchungen werden Befunde künftig eine noch größere Rolle in der Medizin spielen. Es muss daher ein dringendes Anliegen sein, einen einheitlichen Befundstandard zu realisieren und Kommunikationsprozesse sowie die Befundung selbst effizienter zu gestalten. Neue Softwaretechnologien werden hier künftig eine große Rolle spielen.
Autor: Prof. Dr. Wieland Sommer, Oberarzt am Institut für Klinische Radiologie im Klinikum Großhadern der Ludwig-Maximilians-Universität München und Ideengeber zu Smart Radiology